
Candidíase Vaginal

 A Candidíase Vaginal, também conhecida como Candidíase Vulvovaginal (CVV) é o tipo mais comum de Candidíase que encontramos na população. Além disso, a Candidíase é a infecção fúngica mais comum nas mulheres! Até 75{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} da população feminina vai enfrentar a vulvovaginite por Candida pelo menos uma vez na vida e até 40-50{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} terão 2 ou mais episódios.
A Candidíase Vaginal, também conhecida como Candidíase Vulvovaginal (CVV) é o tipo mais comum de Candidíase que encontramos na população. Além disso, a Candidíase é a infecção fúngica mais comum nas mulheres! Até 75{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} da população feminina vai enfrentar a vulvovaginite por Candida pelo menos uma vez na vida e até 40-50{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} terão 2 ou mais episódios.
Nesse artigo, que faz parte da nossa seção sobre Candidíase, vamos falar sobre a Candidíase feminina, os seus sintomas, o tratamento, responder perguntas frequentes sobre o assunto e comentar sobre o tratamento na fase da gravidez e dicas naturais para combater o problema. Vem comigo!
Quem a Candidíase Vaginal afeta?
Diferente do que muitos pensam, a Candidíase Vulvovaginal pode afetar qualquer mulher aparentemente saudável. Isso porque a própria região genital feminina é bastante propícia para infecções fúngicas, pois é um local do corpo que mantém-se sempre úmido, aquecido e em contato com o ambiente externo. Na gravidez, a Candidíase Vaginal aparece com mais frequência. Temos também um artigo completo sobre Candidíase na gestação, se você tiver interesse.
Causas
A Candidíase Vaginal aparece principalmente nas mulheres em uso de antibióticos e medicamentos esteróides (como os Corticoides), além daquelas fazendo reposição hormonal, em uso de pílulas anticoncepcionais ou na gravidez. Tudo isso pode alterar o ambiente vaginal e predispor o aparecimento da Candidíase.
Doenças que diminuem a imunidade também levam ao aparecimento da Candidíase na mulher, tais como o Diabetes e a AIDS. Vale lembrar também que qualquer fator que altere a imunidade pode levar ao surgimento da Candidíase Vaginal. Isso acontece também com outras doenças, como uma simples infecção de garganta! Se você tiver uma alimentação ruim e levar uma vida sedentária, há muito mais chances de contrair qualquer tipo de infecção! Exercite-se, coma bem e viva melhor!
Há bastante debate sobre isso, mas ainda assim não é considerada DST pois a transmissão pelo ato sexual é pouco comum. Porém, existem relatos de transmissão mais frequente em sexo oral de um paciente com Candidíase oral mais intensa. A Candidíase é geralmente avaliada com outras DSTs porque é mais comum em mulheres com vida sexual ativa e deve ser diferenciada de outras DSTs como a Tricomoníase.
Sintomas da Candidíase Vaginal
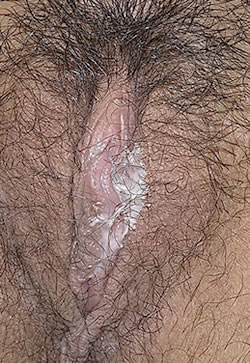
Coceira: é o sintoma mais importante da Candidíase Vaginal quando comparada a outras vulvovaginites. Aparece nas fases mais quentes do ano e muitas das vezes é o único fator que incomoda a mulher, podendo aparecer mesmo sem corrimento vaginal. Os principais sintomas desse tipo de Candidíase são a leucorréia (corrimento), hiperemia (vermelhidão) e prurido (coceira).
Corrimento vaginal: o corrimento típico da Candidíase é aquele esbranquiçado, cremoso ou em grumos, que surge principalmente no verão e pode ser acompanhado ou não de um odor fétido. Porém, também há casos de Candidíase que apresentam apenas um corrimento claro e fino, e nesses casos os outros sintomas em conjunto reforçam o diagnóstico de Candidíase.
Vermelhidão: pode estar tanto na vulva como na área mais interna da vagina, ou também na região das virilhas.
Como a área está inflamada, a mulher pode perceber também edema (inchaço) na região.
Se você estiver passando pelos 3 sintomas, ainda mais se o seu corrimento for o típico esbranquiçado e cremoso, as chances de vocês ter Candidíase Vaginal são bastante altas. Mas fique tranquila: como veremos, o tratamento geralmente é bem simples!
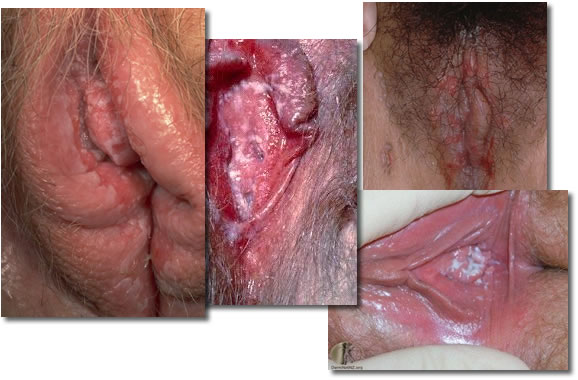
Veja outras imagens sugestivas de Candidíase na mulher:
Tratamento
Hoje em dia são vários os medicamentos farmacológicos disponíveis no mercado para tratar a Candidíase. São os chamados antifúngicos, que podem ser usados via oral, tópica ou intravenosa (nesse caso, para infecções mais sérias).
Medicamentos usados na Candidíase Vaginal em mulheres que não estão grávidas nem amamentando:
- Miconazol: creme a 2{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563}, via vaginal, uma aplicação à noite antes de deitar, por 7 dias.
- Clotrimazol: creme a 1{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563}, via vaginal, uma aplicação à noite antes de deitar, por 6 a 12 dias.
- Clotrimazol óvulos: 100 mg, via vaginal, uma aplicação à noite antes de deitar, por 7 dias.
- Tioconazol: creme a 6,5{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} ou óvulos de 300mg, via vaginal, aplicação única antes de deitar.
- Nistatina: 100.000 UI, via vaginal, aplicação à noite antes de deitar, por 14 dias.
Obs.: Clotrimazol óvulos (também chamados de duchas) são uma espécie de comprimidos aplicados internamente na vagina.
Esses são os medicamentos de primeira escolha. Apenas como segunda opção (a critério do(a) médico(a)), podemos usar esses outros medicamentos:
- Fluconazol: 150 mg, via oral (comprimido) em dose única.
- Itraconazol: 200 mg, via oral (comprimido) de 12 em 12 horas (2x ao dia) por um dia.
- Cetoconazol: 400 mg, via oral (comprimido), 1x ao dia por 5 dias.
Como pode perceber, a preferência é para o tratamento com cremes e não via oral, pois os cremes tratam o local da infecção e são menos absorvidos sistemicamente.
Tratamento na Gravidez e durante a Amamentação
O mais importante é lembrar que na maioria dos casos, a Candidíase é uma doença “benigna” e não trará mal algum à mãe ou ao bebê. Apenas em casos selecionados, como em uma Candidíase bastante disseminada e séria, quando o bebê nascerá prematuro, ou ainda se a infecção incomoda muito a mãe, ela deve ser tratada.
O tratamento só é recomendado depois do 1º trimestre de gestação. São preferidos os seguintes medicamentos:
- Miconazol: creme a 2{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563}, via vaginal, uma aplicação à noite antes de deitar, por 7 dias.
- Clotrimazol: creme a 1{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563}, via vaginal, uma aplicação à noite antes de deitar, por 6 a 12 dias.
- Clotrimazol óvulos: 100 mg, via vaginal, uma aplicação à noite antes de deitar, por 7 dias.
- Nistatina: 100.000 UI, via vaginal, uma aplicação à noite antes de deitar, por 14 dias.
Obs.: Clotrimazol óvulos (também chamados de duchas) são uma espécie de comprimidos aplicados internamente na vagina.
Você pode ler mais sobre o assunto em nosso artigo sobre a Candidíase na Gravidez.
“Não consigo me livrar da Candidíase!”
Muitas mulheres sofrem com a chamada Candidíase Vulvovaginal Recorrente. São casos em que a Candidíase é tratada mas logo ressurge e causa incômodo frequente na mulher.
Nesses casos, é importante acompanhar a doença com um bom médico, antes de tudo. É importante pesquisar pela causa que leve ao reparecimento da infecção: está mantendo contato frequente com o fungo? O sistema imunológico está sempre fraco?
Como comentamos, a Candidíase Vaginal não é considerada DST, então parceiros sexuais não precisam ser tratados caso não apresentem sintomas.
Situações que indicam contato frequente com o fungo incluem principalmente a má higiene. O uso de calcinhas sintéticas sempre úmidas e uma má higiene pessoal vão dificultar a eliminação do problema.
No caso da imunidade baixa, primeiro é importante se alimentar corretamente e largar mão do sedentarismo! Depois, caso isso não resolva e principalmente em infecções mais graves, é importante procurar uma causa de base para a imunodepressão, como Diabetes, AIDS ou outras doenças, principalmente se a infecção é mais séria.
Em outros casos, a própria Candidíase pode tornar-se resistente ao uso de antifúngicos farmacológicos, pela mulher ter feito o tratamento “pela metade” ou incorretamente por algumas vezes. Nesses casos, as alternativas naturais podem ajudar bastante.
Continue lendo sobre Candidíase no MedSimples:
[menu]
[titulo]Guia Completo sobre Candidíase[/titulo]
[metade]
- O que é Candidíase?
- Sintomas de Candidíase
- Tratamento da Candidíase
- Candidíase Vaginal
- Candidíase na Gravidez
[/metade]
[metade]
[/metade]
[/menu]
Referências:
- Waggoner-Fountain, Linda A., et al. “Vertical and horizontal transmission of unique Candida species to premature newborns.” Clinical infectious diseases22.5 (1996): 803-808.
- Benjamin, Daniel K., et al. “Mortality following blood culture in premature infants: increased with Gram-negative bacteremia and candidemia, but not Gram-positive bacteremia.” Journal of perinatology 24.3 (2004): 175-180.
- Moreira, D., and C. R. Paula. “Vulvovaginal candidiasis.” International journal of gynaecology and obstetrics 92.3 (2006): 266-267.
- Isabel, Del-Cura González, et al. “Patient preferences and treatment safety for uncomplicated vulvovaginal candidiasis in primary health care.” BMC Public Health 11.