
O que é AIDS?

 A AIDS, chamada de Síndrome da Imunodeficiência Humana (SIDA), é uma síndrome (conjunto de complicações) causada pelo vírus HIV (saiba mais sobre o que é HIV). Podemos dizer que a AIDS é o momento em que a infecção pelo HIV começa a trazer sintomas e problemas para os portadores.
A AIDS, chamada de Síndrome da Imunodeficiência Humana (SIDA), é uma síndrome (conjunto de complicações) causada pelo vírus HIV (saiba mais sobre o que é HIV). Podemos dizer que a AIDS é o momento em que a infecção pelo HIV começa a trazer sintomas e problemas para os portadores.
Nesse artigo, você fica sabendo mais sobre o que é AIDS, suas formas de transmissão e como prevení-la, além de conhecer como essa doença evolui e quais são as formas de tratamento da síndrome, juntamente com várias outras informações úteis a você que procura saber mais sobre a doença.
Transmissão da AIDS
 Na realidade, não é a AIDS que é transmitida, mas há a transmissão do HIV, o vírus que causa a AIDS em um momento mais tardio, como veremos adiante.
Na realidade, não é a AIDS que é transmitida, mas há a transmissão do HIV, o vírus que causa a AIDS em um momento mais tardio, como veremos adiante.
Transmissão por contato sexual
Essa é a forma mais comum de transmissão do HIV e acontece quando há relações sexuais desprotegidas entre os parceiros e um deles é portador do vírus. É importante saber que isso inclui também o sexo oral, mas numa chance de transmissão muito menor.
O tratamento da AIDS com medicamentos antirretrovirais diminui a quantidade do vírus circulante nos fluidos e no sangue dos indivíduos infectados, diminuindo as chances de transmissão. Porém, isso não significa que o paciente em tratamento pode fazer sexo desprotegido. Além disso, a transmissão intencional do vírus HIV de uma pessoa a outra é conferida como crime no Brasil e em vários outros países.
A circuncisão diminui a chance de transmissão de mulheres para homens após o contato sexual.
Transmissão por fluidos corporais
Essa forma de transmissão ocorre no contato com sangue, fluidos como esperma e secreções vaginais contaminados. Assim, é extremamente importante o uso de seringas descartáveis e do controle nos serviços de doação de sangue, certificando-se que não há contaminação das amostras. É importante ainda o uso de camisinha nas relações sexuais para a prevenção da transmissão.
Após o contato sexual com um parceiro HIV-positivo, ou após acidentes com fluidos, é possível também fazer a profilaxia pós-exposição, como veremos adiante.
Transmissão vertical
É a transmissão do HIV de mãe para criança, e acontece no momento do nascimento ou durante a amamentação. Atualmente, programas de controle desse tipo de transmissão reduzem as chances de transmissão para apenas 1-8{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563}. São utilizados medicamentos antirretrovirais na mãe durante a gravidez e no recém-nascido.
Como evolui a infecção pelo HIV
Após a infecção pelo vírus do HIV, estima-se que demore em torno de 10 anos para o aparecimento da doença AIDS no portador. É importante fazer essa distinção porque nem todo paciente infectado pelo vírus HIV vai receber o tratamento para a AIDS.
Síndrome Retroviral Aguda
Logo após a exposição ao HIV, ocorre o que chamamos de fase aguda da infecção, que pode ou não ter sintomas. Tais sintomas iniciais do HIV ocorrem em torno de 50 a 90{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} dos infectados. Quando esse período é sintomático, chamamos de Síndrome Retroviral Aguda.
Esse quadro clínico dura entre uma e quatro semanas e depois desaparece. Os sintomas são parecidos com a Mononucleose Infecciosa, e incluem principalmente:
- Febre (em 96{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} dos pacientes com sintomas);
- Linfadenopatia (74{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} dos pacientes com sintomas);
- Faringite (70{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} dos pacientes com sintomas);
- Exantema (70{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} dos pacientes com sintomas);
- Dores musculares e articulares (54{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} dos pacientes com sintomas);
Pode haver ainda, mas menos comum, trombocitopenia, leucopenia, náuseas, vômitos, diarréias, dores de cabeça, aumento de transaminases (enzimas do fígado) e, raramente, hepatoesplenomegalia (aumento do fígado e baço) e candidíase oral.
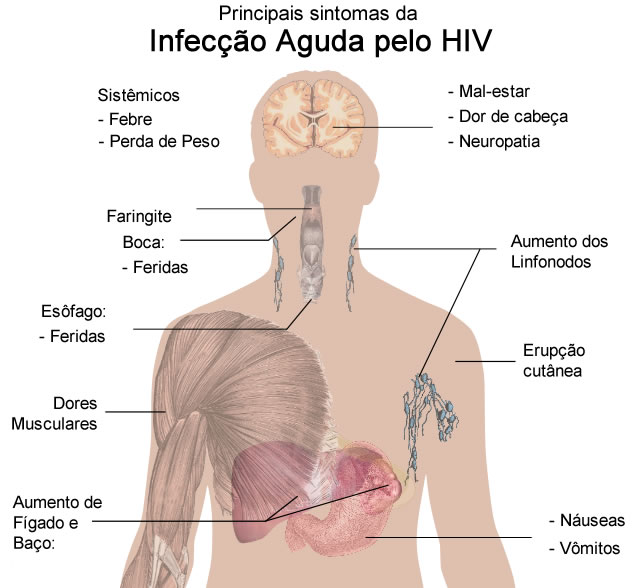
Como você pode perceber, na maioria dos casos não fazemos o diagnóstico da infecção pelo HIV, porque muitas doenças trazem os mesmos sintomas, exceto os mais raros que comentamos.
Latência Clínica
Logo após essa fase de algumas semanas, há o período de latência clínica, que precede o aparecimento da AIDS e dura em média 10 anos. Geralmente a única alteração a exame físico é a linfadenopatia (aumento dos gânglios linfáticos), que 50-70{2bcd453d7311fcd5d3fd79b4f06f2b23457405190b55b88de47449b7ddf1e563} dos indivíduos infectados terão logo de início. Normalmente os linfonodos são no pescoço, indolores, simétricos (aumentam dos dois lados) e móveis.
Em exames laboratoriais, pode haver diminuição da contagem de plaquetas, anemia e leucopenia discretas, geralmente sem repercussão clínica. Podem haver lesões cutâneas inespecíficas (foliculite, dermatite seborreica, molusco contagioso, prurigo).
Fase Sintomática
Depois da fase de latência, começam a surgir sintomas cada vez mais sugestivos da infecção pelo HIV. Esses sintomas vão evoluindo à medida que a contagem de linfócitos T CD4+ (células de defesa do nosso corpo, atacadas pelo HIV) vai caindo.
O número de linfócitos T CD4+ em pessoas sadias e não infectadas gira em torno de 500 e 1600 por mm³, e esses valores vão caindo cada vez mais ao longo do tempo de infecção pelo HIV. Quanto menores os valores, mais chances de aparecerem sintomas e infecções por outras bactérias, fungos e vírus.
Acima de 350 células/mm³, costuma haver apenas a infecções bacterianas respiratórias ou tuberculose. À medida que essa contagem cai mais, surgem doenças mais definidoras de AIDS, apresentações atípicas de infecções, reativação de infecções latentes (como tuberculose e neurotoxoplasmose) e demora na melhora de infecções após uso de antibióticos.
Entre 200-300 células/mm³ de T CD4+, é comum haver febre baixa, sudorese noturna, fadiga, diarreia crônica, dores de cabeça, alterações neurológicas, infecções bacterianas (pneumonia, sinusites, bronquites) e lesões orais como a leucoplasia oral pilosa. Achados clínicos como candidíase oral (geralmente associada à imunodepressão) facilitam o diagnóstico nesse momento.
AIDS

A AIDS é definida quando aparecem infecções oportunistas ou neoplasias (tumores) comuns nessa doença. Geralmente a contagem de CD4+ está abaixo de 200 céls/mm³. As principais infecções encontradas são:
- Pneumonia por Pneumocystis jivovecii;
- Toxoplasmose no SNC;
- Tuberculose pulmonar atípica ou disseminada;
- Meningite criptocócica;
- Retinite por Citomegalovírus (CMV).
Neoplasias comuns incluem:
- Sarcoma de Kaposi;
- Linfomas não-Hodgkin;
- Câncer de colo uterino em mulheres jovens.
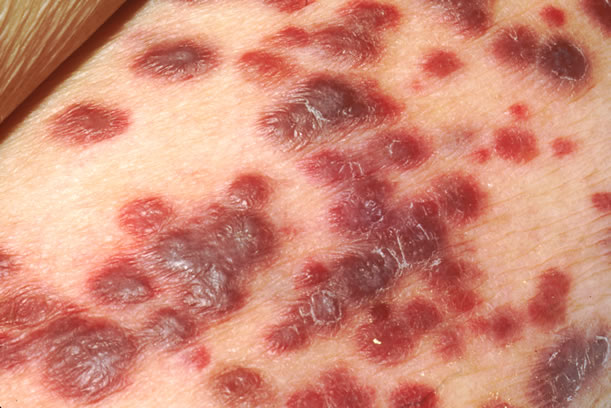
Fora essas infecções ou neoplasias, o próprio vírus HIV pode causar problemas no coração, no Sistema Nervoso Central e nos rins.
Na AIDS e na infecção pelo HIV, são usados principalmente duas contagens laboratoriais importantíssimas, tanto para detecção como para acompanhamento da infecção:
- Contagem de linfócitos T CD4+: como falamos, são células de defesa infectadas pelo HIV. Quanto menor o número dessas células, mais evoluída deve estar a doença.
- Contagem da Carga Viral (CV): é a contagem da quantidade de vírus HIV que estão circulando na corrente sanguínea do portador. Seus valores podem fazer o diagnóstico em crianças nascidas de mães portadoras do vírus. Além disso, quanto maior a Carga Viral, provavelmente mais rápido irá cair a contagem de linfócitos T CD4+ do paciente, até chegar à AIDS.
Diagnóstico
O diagnóstico da infecção é baseado na detecção de anticorpos anti-HIV após exposição ao vírus. São usados dois tipos de testes:
- Testes de triagem: são feitos para todos os indivíduos que suspeitam estar infectados. No Brasil, é usado o método chamado de ELISA para pesquisa dos anticorpos.
- Testes confirmatórios: são feitos nos indivíduos positivos na triagem. Têm menor sensibilidade, mas alta especificidade (ou seja, exclui os falso-positivos do primeiro teste). No Brasil, usam-se os métodos de Imunofluorescência Indireta, Imunoblot e Western Blot.
Para crianças nascidas de mães soropositivas, usa-se quantificação da Carga Viral (CV).
Janela Imunológica
A Janela Imunológica é o período após a infecção pelo HIV em que não conseguimos detectar a presença de anticorpos anti-HIV e, assim, não fazemos o diagnóstico, mesmo o paciente estando infectado. Esse período varia de acordo com características do vírus e do infectado. Depende também do tipo de exame usado. Geralmente essa janela dura em torno de 29 dias.
É importante saber que o teste de Triagem (o primeiro feito) detecta mais precocemente os anticorpos anti-HIV do que o teste Confirmatório. Assim, pacientes positivos na triagem e negativos no confirmatório podem ter o vírus. Por conta disso, geralmente é coletada nova amostra 30 dias após a primeira.
O Ministério da Saúde recomenda que o teste anti-HIV seja realizado 60 dias após a possível exposição ao vírus.
Testes rápidos para detecção do HIV
Esses testes levam em torno de 20 minutos, têm poucas etapas e estão cada vez melhores para fazer diagnóstico da infecção. Nesse tipo de exame, são feitos dois testes com cada amostra de sangue. Se as duas amostras derem positivo, é feito o diagnóstico. Se as duas derem negativo não há infecção. Se uma amostra for positiva e a outra negativa, realiza-se um terceiro teste.
Normalmente, esses testes são apenas para o HIV-1 (saiba mais sobre os tipos de HIV em nosso artigo sobre o vírus).
Falso-positivos
Alguns fatores podem levar a um falso-positivo no teste de HIV (mas nem sempre). Eles incluem a artrite reumatoide, doenças autoimunes (Lúpus Eritematoso Sistêmico, doenças do tecido conjuntivo, esclerodermia), colangite esclerosante primária, terapia com Interferon em hemodialisados, Síndrome de Stevens-Johnson, doenças da tireóide, anticorpo HLA, infecção viral aguda, aquisição passiva de anticorpo HIV (vertical), neoplasias malignas, outras retroviroses, múltiplas transfusões de sangue, hepatite crônica.
O que é feito após confirmada a infecção pelo HIV?
Após o paciente ter a infecção pelo HIV confirmada, ele passará por consultas iniciais, onde os médicos informam ao paciente tudo o que é importante sobre o HIV e a AIDS, além da importância do apoio social e familiar.

Também é avaliado todo o histórico médico, social, reprodutivo e familiar do paciente. É importante também acompanhar o aparecimento de sinais e sintomas em um paciente antes sem sintomas.
São dadas dicas de prevenção de contaminações adicionais como candidíase ou HPV, assim como para evitar a contaminação de outras pessoas pelo HIV.
É feita também uma avaliação laboratorial, pois vários exames iniciais são importantes para definir como vamos agir em relação ao tratamento do HIV ou doenças associadas.
Inicialmente os mais importantes são contagem de Linfócitos T CD4+ e Carga Viral. Quando T CD4+ estiver próxima de 500 céls/mm³, inicia-se o tratamento do paciente. A contagem de linfócitos é repetida sempre a cada 3-6 meses.
Outros exames importantes logo de início: hemograma, avaliação hepática e renal, exame básico de urina, parasitológico de fezes, citopatológico de colo de útero, PPD (teste da tuberculina, para pesquisa de Tuberculose).
Outros exames incluem a pesquisa de infecção por Hepatites Virais, VDRL, raio-x de tórax, pesquisa de Toxoplasmose, pesquisa de infecção por HTLV I e II, pesquisa de Doença de Chagas, lipidograma e glicemia de jejum.
Vacinas no HIV
 Deve-se tomar cuidado ao dar vacinas contendo bactérias ou vírus atenuados no portador do HIV. Costuma-se indicar o uso apenas para pacientes com contagem de linfócitos T CD4+ acima de 500. Com linfócitos T CD4+ entre 200 e 350, deve-se avaliar os parâmetros clínicos e risco epidemiológico para tomada da decisão.
Deve-se tomar cuidado ao dar vacinas contendo bactérias ou vírus atenuados no portador do HIV. Costuma-se indicar o uso apenas para pacientes com contagem de linfócitos T CD4+ acima de 500. Com linfócitos T CD4+ entre 200 e 350, deve-se avaliar os parâmetros clínicos e risco epidemiológico para tomada da decisão.
As vacinas em valores muito baixos de linfócitos T CD4+ não são úteis ao paciente e podematé trazer complicações, já que sua imunidade é muito baixa.
Profilaxia pós-exposição
A instalação do vírus do HIV em nosso corpo é lenta. Assim, é possível fazer uma profilaxia caso haja exposição (ou grandes chances de ter havido exposição) ao vírus. Essa exposição pode ocupacional, em médicos e outros profissionais da área da saúde que tiveram contato com fluidos de pacientes ou perfuração acidental por agulhas já utilizadas, assim como não-ocupacional, como principal exemplo as relações sexuais desprotegidas.
Quanto mais rapidamente feita a profilaxia, maiores as chances de sucesso. Se este for feito antes de 36 horas após a exposição, as chances de contrair a infecção pelo HIV diminuem bastante.
A profilaxia é feita com o uso de medicamentos antirretrovirais (que também são usados no tratamento da doença), por um período de 28 dias.
Tratamento da AIDS
O tratamento da AIDS e da infecção pelo HIV é chamada de Terapia Antirretroviral (TARV). Ela é iniciada quando a contagem de linfócitos T CD4+ fica abaixo de 500 células/mm³.
A importância da adesão ao tratamento
Primeiro de tudo, é importante saber que, caso a terapia seja levada corretamente pelo paciente, este poderá ter uma vida totalmente normal, sem aparecerem complicações como infecções ou tumores oportunistas.
Além disso, hoje em dia a terapia antirretroviral atual é potente, capaz de trazer qualidade de vida e sobrevida grandes aos portadores do vírus. O maior fator que interfere na efetividade do primeiro tratamento antirretroviral é a adesão do paciente. Quando este leva corretamente sua terapia, há menos chances de haver mutações dos vírus que causem resistência aos medicamentos. Quando isso acontece, as chances de outros tratamentos terem sucesso caem cada vez mais.
É comum, principalmente nas primeiras semanas de tratamento, o aparecimento de efeitos adversos, que incluem principalmente náuseas, vômitos e dor abdominal. Isso não acontece em todos os pacientes e aparece apenas nas primeiras semanas. Assim, ressalto sempre a importância de um primeiro tratamento correto, para não complicar a vida do paciente portador do vírus.
Se você foi recentemente detectado como portador do vírus, essa é a minha principal recomendação nesse artigo: não abandone o seu primeiro tratamento por efeitos adversos no início, e saiba que o primeiro tratamento é sempre o mais importante, que pode fazer você levar uma vida normal, livre de complicações.
Medicamentos
A TARV é feita com vários tipos de medicamentos em combinação (o que chamamos popularmente de “coquetel”). Existem 4 classes de medicamentos antirretrovirais, que variam entre potência, nível de toxicidade e posologia confortável ou não.
O primeiro tratamento sempre inclui TRÊS drogas:
- 2 ITRN (Inibidores da Transcriptase Reversa Análogos de Nucleosídeos) associados com:
- 1 ITRNN (Inibidor da Transcriptase Reversa NÃO-Análogo de Nucleosídeos) ou
- 1 IP/r (Inibidor de Protease associado com Ritonavir)
Normalmente a escolha dos medicamentos inclui Zidovudina (AZT), Lamivudina (3TC), associados ao Efavirenz (EFZ), Nevirapina (NVP) ou Lopinavir.
Esses medicamentos podem ser substituídos por outros, principalmente à medida que evolui o tempo em que o paciente permanece em tratamento.
Todos esses medicamentos tentam diminuir a quantidade de vírus circulante no corpo (Carga Viral, CV), evitando assim a queda ainda maior de linfócitos T CD4+. Isso aumenta a longevidade e qualidade de vida do paciente. Quanto antes detectada a queda de T CD4+ abaixo de 500 células/mm³, maior a chance de sucesso no tratamento dos pacientes.